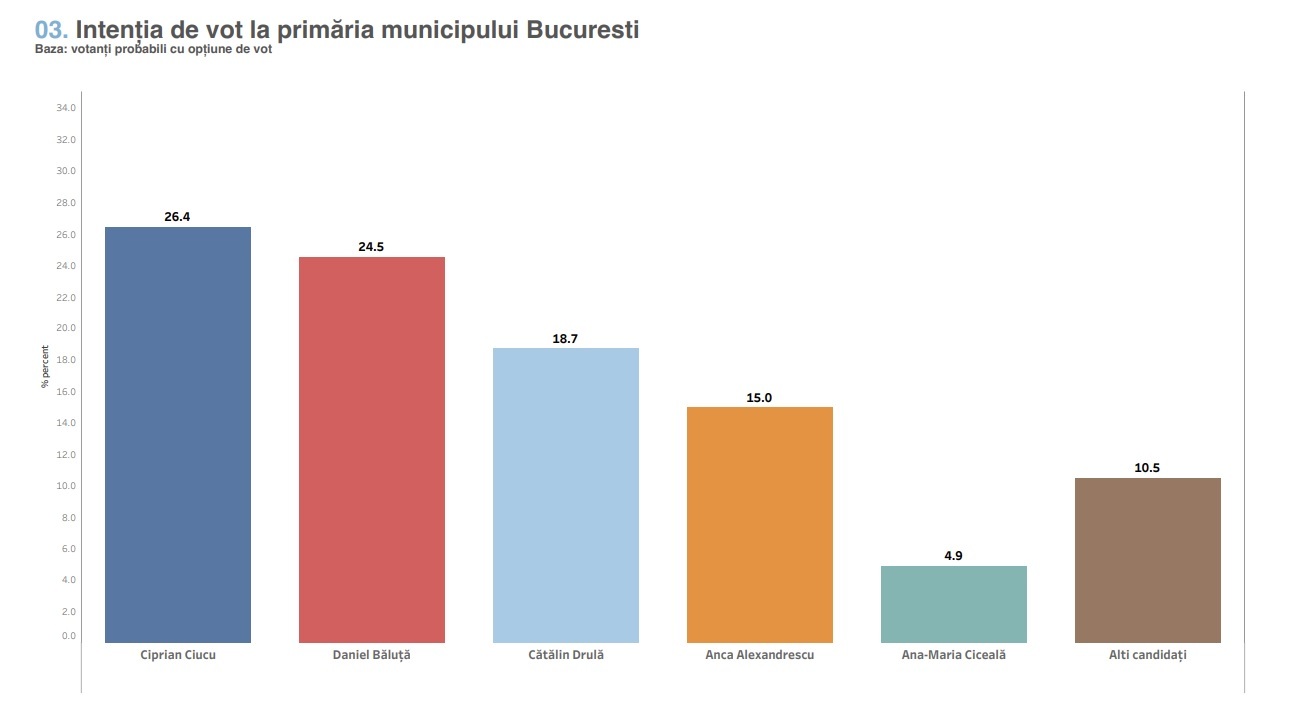
Accesul pacienților români la medicamente a fost îmbunătățit, dar este important ca acest trend să fie menținut, fiind nevoie de soluții pentru remedierea neajunsurilor create de politica celui mai mic preț la medicamente alături de taxa claw-back, complet nesustenabilă pentru industria farmaceutică. Un anumit preț al medicamentelor, care să evite dispariția acestora de pe piață, și acorduri-cadru cu producătorii pe o perioadă de 4 ani pentru asigurarea necesarului de medicamente, dar și un sistem mai bun de decontare a serviciilor medicale sunt soluțiile care pot revitaliza sistemul de sănătate și încuraja jucătorii din piață. Plus un anunț important pentru aceștia, în prezența ministrului Sorina Pintea, la Profit Health Forum: CNAS, Sănătatea și Finanțele gândesc un nou mecanism de taxă claw-back, în pregătirea noii variante a taxei urmând să fie implicată și piața farma.
Conferința a fost transmisă în direct pe site-ul Profit.ro, cât și la Look TV, fiind organizată cu sprijinul acordat de abbvie, Asociația Distribuitorilor Europeni de Medicamente adem-romania.ro, Asociația Distribuitorilor și Retailerilor Farmaceutici din România ADRFR, Asociația Producătorilor de Medicamente Generice din România APMGR, High-Tech Systems&Software, Janssen, MedLife și Terapia, cărora le mulțumim pentru participare.
Una dintre atenționările transmise autorităților, reprezentate la nivel înalt la conferință, a fost că variația prețurilor medicamentelor influențează menținerea sau dispariția acestora de pe piața din România, Robert Popescu, Președinte al Asociației Distribuitorilor și Retailerilor Farmaceutici din România (ADRFR), arătând că autoritățile trebuie să găsească soluții pentru a asigura accesul pacienților la tratamente.
„Efectul reducerii prețurilor în 2015 a fost scoaterea a 2.000 de produse de pe piață. Reușim să mai scoatem câteva, 50 sau 100 de care au nevoie sute de pacienți. Dăm o lovitură în plin pacienților dacă produsele nu au generice”, a spus acesta.
De altfel, Christian Rodseth, Managing Director Janssen România, companie farmaceutică a Johnson & Johnson România, punctează faptul că statul trebuie să se concentreze pe inovație și pe stabilirea prețurilor corecte. „Dacă nu există inovație, oamenii mor, bolile evoluează, iar dacă oamenii sunt sănătoși, crește și economia. Vor fi întotdeauna pacienți și avem nevoie de tratamente care să îi vindece”, a precizat Rodseth.
"S-a făcut un progres notabil pentru a aduce la standarde europene accesul pacienților români la medicamente. Este important ca acesta să fie menținut și îmbunătățit în continuare. Este nevoie de soluții pentru remedierea neajunsurilor create de politica celui mai mic preț la medicamente alături de taxa claw-back - complet nesustenabilă pentru industria farmaceutică. Parteneriatele public-private sunt o oportunitate de a uni eforturile și expertiza autorităților și companiilor pentru a eficientiza si mai mult fondurile existente. Aceste parteneriate s-ar putea aplica în vederea creșterii accesului la medicamente al pacienților cu tuberculoză.
Există modele care s-au dovedit a avea succes în alte țări care au întâmpinat provocări similare cu ale României în ceea ce privește accesul la medicamente. Spania, de exemplu, folosește un model de preț stabilit în mod liber, iar în Italia sunt aplicate diverse scheme de acces facilitat. Janssen este un partener dedicat identificării acelor soluții care pot susține accesul la medicamente al pacienților români", adaugă Christian Rodseth.

La rândul său, Adrian Ionel, Director General Unifarm, consideră că mecanismele de preț trebuie să fie potrivite și adaptate capacității financiare a statului român pentru asigurarea unei continuități în tratarea pacienților.
„Un medicament orfan sau un medicament care a ieșit de pe piață trebuie oferit pacientului dacă are nevoie. Trebuie să generăm o politică de cooperare între instituțiile statului și cele private”, a specificat Adrian Ionel, adăugând că eliminarea taxei clawback pentru imunoglobulină nu a adus înapoi producătorii pe piață.
În ceea ce privește exportul paralel de medicamente, Coralia Kreyer, Executive Director la Asociația Distribuitorilor Europeni de Medicamente (ADEM), a precizat că dozele de imunoglobuline nu au fost niciodată exportate, iar în cazul medicamentelor necesare pentru pacienți, acestea vor fi doar importate.
„Toată lumea are obligația de serviciu public, fie că vorbim de producători sau de distribuitori, dar aceștia nu pot respecta obligația din cauza prețurilor sau a taxelor, având dreptul să exporte, și așa fac”, a adăugat Kreyer.
La rândul său, Liviu Popescu, Director Relații Externe la Asociația Română a Producătorilor Internaționali de Medicamente (ARPIM), a adăugat că nimeni nu vorbește despre diferențele între domeniul sănătății în România și cel din alte state european.
„În privința accesului la medicamente, suntem departe de standardul european”, a precizat acesta, susținând că România a fost depășită de țări precum Bulgaria, Cehia, Slovacia, Polonia, nu doar Marea Britanie și Germania.
O altă temă dezbătută a fost taxa clawback și menținerea acesteia la nivelul actual, iar cu cât prețul este mai mic, cu atât taxa claw-back are un impact fiscal mai mare, iar riscul ca medicamentele să dispară este mult mai ridicat, conform spuselor lui Adrian Grecu, Președinte Asociația Producătorilor de Medicamente Generice din România (APMGR).
Acesta solicită introducerea calculului diferențiat al taxei claw-back pentru medicamentele generice și pentru cele inovative întrucât medicamentele generice sunt cu 35% mai ieftine decât corespondendele lor inovative, iar medicamentele generice să fie aprobate în 24 de ore.

De altfel, Cristian Grasu, Secretar de Stat în Ministerul Sănătății, susține că toate părțile trebuie implicate în acest domeniu pentru a avea rezultate pozitive, atât instituțiile statului, cât și pacienții. „Niciun doctor nu a vindecat singur o boală, ci cu ajutorul pacientului”, a spus acesta.
Finanțele pregătesc un nou mecanism de taxă claw-back „Modul în care Casa Națională de Asigurări de Sănătate urmărește procesul de plată al medicamentelor, reușește să gestioneze acordarea medicamentelor la care statul are contribuție, iar când trebuie să iei decizii, trebuie să ai informații actualizate”, a spus Cristian Grasu, susținând că vor să creeze o platformă naționale unde să fie integrate registre de boli și medicamente.
„Pregătim un set de strategii până în anul 2030 pentru a rezolva problemele, a prioritiza, a evalua necesarul de finanțare și a stabili un necesar de bugetare pe an pentru a ne atinge obiectivele”, a mai adăugat acesta. „Încheiem acorduri-cadru pe 2 ani cu producătorii pentru achiziția medicamentelor, iar mecanismele de încheiere de acord-cadru se fac cu mult timp înainte pentru a nu mai exista hiaturi”, a precizat de asemenea Cristian Grasu, susținând că este important ca ministerul să planifice din timp achizițiile deoarece nevoile pacienților sunt mari, iar produsele sunt în cantătăți mici, insuficiente.
Industria a primit însă, la conferință, și o veste bună, și anume că Ministerul Finanțelor, Ministerul Sănătății și Casa Națională a Asigurărilor de Sănătate lucrează la un nou mecanism de taxă claw-back, care să țină cont de situația fiecărui medicament, în contextul în care, la începutul anului viitor, intră în vigoare Directiva privind trasabilitatea medicamentelor.
"S-a vorbit despre taxa claw-back. Vreau să fac următoarea afirmație: în contextul în care intră în vigoare, de la începutul anului viitor, Directiva cu privire la trasabilitatea medicamentelor, vreau să avem capacitatea ca, prin serializarea pe care o va avea fiecare medicament, să discutăm despre individualizare și, evident, să ajungem la o construcție mult mai apropiată de realitate și de așteptările dumneavoastră a taxei claw-back", a anunțat Răzvan Teohari Vulcănescu, președinte al Casei Naționale de Asigurări de Sănătate.
El a asigurat că în pregătirea noii variante a taxei claw-back va fi implicată și piața farma.

Există, în paralel, și o altă problemă, și anume că spitalele importante din Capitală, precum ”Matei Balș” sau Fundeni, primesc zilnic în jur de 500 de pacienți noi, dar Casa de Asigurări de Sănătate nu decontează toate serviciile furnizate, astfel încât este nevoie de tot felul de artificii pentru a asigura tratamentul acestora.
”La Balș, de pe o zi alta, intră 500-600 pacienți noi, pe serviciile de consultare presiunea pe medici de acolo este extrem de mare, iar toată lumea vrea acum”, a declarat managerul Institutului Național de Boli Infecțioase „Prof. Dr. Matei Balș”, Adrian Streinu-Cercel.
Acesta a ridicat problema decontării de către casa de asigurări a transferului de pacienți între spitale, Cercel reclamând faptul că, pentru cazuri grave transferate, spitalul care primește pacientul încasează doar jumătate din costuri.
”Trebuie să inventăm tot felul de instrumente imaginative ca să putem oferi servicii celor în stare gravă”, a arătat Cercel, indicând că, în viitor, ar trebui acoperite costurile per pacient.
La rândul său, managerul Institutului Clinic Fundeni, Carmen Orban, a confirmat că și spitalul pe care îl conduce are de-a face cu 500 de pacienți noi zilnic. ”Este un număr fabulos și o realitate pe care, din nefericire, casa de asigurări nu o recunoaște”, a punctat Orban.
Ea a arătat că noul contract cadru din sănătate, aprobat săptămâna trecută de Guvern, recunoaște prea puține deficiențe ale sistemului medical, inclusiv deficiențele de decontare a serviciilor oferite pacienților. ”Când un pacient are nevoie de intervenție cirurgicală, de multe ori se fac tot felul de artificii ca el să facă analize în spital, în alt sistem decât cel corect, pentru că, de pildă, un pacient oncologic are nevoie de investigații imagistice, este nevoie de terapii profilactice, screening”, a arătat managerul de la Fundeni.
Directorul General Adjunct al Direcției Generale Relații Contractuale de la Casa Națională de Asigurări de Sănătate (CNAS), Liliana Lukacs, a afirmat că noul contract-cadru crește accesul asiguraților la servicii medicale și medicamente, debirocratizează în sistem și aduce transparentizare în sistemul de asigurări.

Începând cu 1 aprilie, de exemplu, medicul de familie va acorda servicii noi în pachetul de bază, precum în cazul unui pacient TBC confirmat, pentru care va asigura medicația supravegheată, putând recomanda și alte pachete paraclinice. De asemenea, va putea elibera și adeverință pentru șomerii în plată, pentru a depune documentele necesare obținerii unui loc de muncă.
„O mare noutate ar fi că în spitalizarea de zi s-a dezvoltat pachetul de servicii prin introducerea mai multor asemenea servicii. Intenția noastră este să se dezvolte acest segment de spitalizare de zi. O parte din serviciile de spitalizare de zi le vom putea contracta și deconta și în ambulatoriu clinic”, a precizat Lukacs.
Wargha Enayati, președinte Intermedicas și fondator al rețelei private Regina Maria, a punctat la rândul său faptul că majorarea salariilor din sistemul public de sănătate nu este sustenabilă și va afecta investițiile în modernizarea spitalelor și cheltuielile cu medicamentele, el apreciind că statul ar trebui să mai închidă din spitalele a căror utilizare s-a diminuat în ultimul deceniu și să direcționeze banii către sistemul privat de sănătate.
Un alt efect al acestor creșteri este, în opinia sa, concurența neloială pe care o face sistemului privat, care nu dispune de aceleași resurse financiare pentru a susține, la fel ca statul, majorări de salarii pentru medici.
Toate punctele de vedere au fost receptate de Cristina Călinoiu, Președinte-Director General la Casa de Asigurări de Sănătate a Municipiului București (CASMB), prezentă la conferință, care a precizat că va ține cont de aceste mesaje în relațiile instituției cu spitalele și medicii.
Accesul egal al asiguraților la servicii medicale de bază și tratament a constituit o altă problemă, președintele Coaliției Organizațiilor Pacienților cu Afecțiuni Cronice din România (COPAC), Radu Gănescu, reclamând că în continuare există foarte multe zone nu doar fără medici specialiști, ci și fără medici de familie, iar numeroși pacienți nu au acces la anumite linii terapeutice sau trebuie să parcurgă zeci de kilometri pentru a ajunge la medic.

”E clar că lucrurile nu merg, nu au mers niciodată până ziua de azi, trebuie făcută o schimbare în ce privește accesul egal al pacientului român la tratament”, a spus Radu Gănescu.
Președintele Asociația Pacienților cu Afecțiuni Hepatice (APAH-RO), Marinela Debu, a solicitat ministerului ca anul acesta, după încetarea valabilității contractelor post-volum, să nu mai existe 7 luni de discontinuitate în tratamentul bolnavilor, așa cum s-a întâmplat anul trecut.
Debu a atras atenția asupra reapariției focarelor de hepatită A și a cerut ca toate tipurile de hepatită să fie incluse în programele naționale. Președintele APAH-RO a ridicat totodată problema revizuirii legislației muncii, pentru a preveni discriminarea pacienților cu hepatită.
În privința legislației, președintele Comisiei pentru Sănătate din Senat, Laszlo Attila, s-a arătat sceptic cu privire la faptul că autoritățile vor reuși să adune la un loc legislația releventă într-un Cod al sănătății, în contextul în care legea pacientului este blocată la Camera Deputaților, iar în ultimii cinci ani au existat 6 miniștri ai Sănătății. Laszlo Attila a insistat asupra nevoii de investiții în sănătate, subliniind că banii în programele naționale de sănătate "vor fi recuperați" în starea de sănătate a generațiilor viitoare.
”Dacă tot timpul dăm cu bățul, tot timpul generăm crize, cel puțin două pe zi, atunci foarte probabil finalitatea va fi fără rezultat”, a conchis președintele comisiei din Senat.
Nevoia de servicii medicale a populației este foarte mare, iar serviciile private de ambulanță nu fac decât să degreveze sistemul public de presiunea uriașă care este pusă pe serviciul public și pe spitale, a punctat și managerul general al Serviciului de Ambulanță București-Ilfov (SABIF), Alis Grasu.
Șeful serviciului de ambulanță a arătat că ”la un moment dat, toată lumea era panicată pentru că serviciile de ambulanță private vor intra în competiție cu noi”.
După 5 ani de coloborare cu serviciile private, însă, SABI coordonează și 11 servicii private de ambulanță pentru consultanții de urgență la domiciliu.

”Nevoia de servicii a populației, în pre-spital, este foarte mare, depășește resursele noastre actuale și sunt zile când îmi doresc de la aceste servicii să aducă resurse, să fie rezolvate acele consultații care, din fericire, nu se finalizează cu internare decât în număr foarte mic”, a afirmat Alis Grasu, care a adăugat că astfel scade presiunea pe sistemul public.
Problemele din sistem au fost indicate și din partea Administrației Prezidențiale, Loreta Păun, consilier la Administrația Prezidențială la Departamentul de Sănătate Publică, arătând că sistemul de sănătate din România se confruntă cu probleme cunoscute de mult timp, precum problemele legislative, financiare, de resurse umane sau birocrația, deși a reprezentat, la nivel declarativ, o prioritate pentru toate guvernele ultimilor zeci de ani. Pe termen lung, trebuie promovată prevenția, însă pe termen scurt și mediu statul trebuie să prioritizeze mult mai bine resursele limitate de care dispune.
„Subiectele pe care le abordați, deloc facile, reprezintă foarte bine problemele cu care se confruntă sistemul de sănătate din România. Mă refer la probleme legislative, financiare, de resurse umane, la birocrație și așa mai departe. Și cred că ne aflăm într-un cerc vicios, pornind de la subfinanțare, pentru că România alocă cel mai mic procentaj din PIB pentru sănătate. La asta se adaugă și faptul că banii - și așa puțini - sunt cheltuiți ineficient. Subfinanțare înseamnă infrastructură deficitară, condiții precare în spitale, acces redus la medicamente, nemulțumirea personalului medical, nu doar din cauza problemelor salariale, dar și din cauza problemelor pe care le-am enumerat până acum. Toate aceste lucruri se răsfrâng asupra pacientului. Ori pacientul, cel puțin declarativ, se află în centrul preocupărilor politicilor noastre publice”, a spus Loreta Păun.
Reforma în sănătate a fost asumată în ultimele decenii de toate guvernele care s-au succedat, însă problemele sistemului persistă și în prezent, a subliniat consilierul prezidențial. În ce privește legislația, Legea sănătății a fost amânată acum pentru sfârșitul anului 2018.
„O lege a sănătății este necesară. Ni s-a promis pentru sfârșitul anului 2017, iar acum pentru sfârșitul anului 2018. Așteptăm cu interes. Reforma sistemului de sănătate a fost asumată de toate guvernele din ultimele zeci de ani. Este evident că svorbim de o problemă sistemică și nu putem schimba peste noapte”, a indicat reprezentantul Administrației Prezidențiale.
Concluzia conferinței poate fi indicată prin mesajele ministrului Sănătății, Sorina Pintea, transmise încă din deschidere: Problemele din sănătate pot fi rezolvate, dar lucrând împreună și corect cu toți factorii implicați în sistem, respectiv pacienți, sindicatele medicilor, distribuitori sau producători, fără a da vina permament pe autorități.

Prioritățile ministerului în perioada următoare vor fi aplicarea Legii salarizării, introducerea de noi molecule și programele de screening, precum cele pentru hepatită, mamă și copil, tuberculoză sau pentru anumite tipuri de cancer.
În prezența reprezentanților asociațiilor de pacienți, prezenți la conferință, ministrul a dorit să răspundă și acestora cu privire la modalitatea de rezolvare a problemelor precum accesul tuturor asiguraților la tratament, lipsa de medicamente sau extinderea programelor de sănătate. Oficialul guvernamental a asigurat că aceste lucruri pot fi rezolvate, dar fără a da tot timpul vina pe autorități și a vehicula informații care nu sunt reale.
”Da, putem schimba sistemul, dar doar lucrând împreună și lucrând corect. E foarte ușor să dai vina: ministerul, casa de asigurări, comisia de sănătate din Senat... E foarte ușor, dar lucrurile nu se petrec cum ar trebui. Eu cred că ministrul nu este de vină dacă, într-un spital, un personal medical are mâinile murdare, nu ministrul e de vină, ci cei care conduc acel spital. Nu ministrul este de vină că un program național pe care îl implementează nu funcționează cum trebuie, ci cei care ar trebui să îl implementeze, eu - dacă nu verific corespunzător. Cred că ne lipsește puțină organizare, puțin mai multă implicare și aplecare asupra problemelor care contează cu adevărat”, a afirmat ministrul Sănătății.